膝关节脱位的诊断、分类与外科治疗技术
2023-04-18 文章来源:骨科在线 作者:骨科在线 点击量:3969 我要说
膝关节脱位的诊断、分类与外科治疗技术
一、诊断
首先评估膝关节活动度,然后检查韧带的情况:用后抽屉试验来检查后交叉韧带,并在0°-30° 时用侧方应力试验检查内外侧副韧带,在30°-90°时用胫骨外旋试验和后外侧抽屉试验来检查后外侧角,使用Lachman 试验和轴移试验来检查前交叉韧带。严重的内侧损伤可能使轴移试验出现假阴性的结果。Lachman试验对侧副韧带和交叉韧带的检查都有一定的诊断价值。
在全面体格检查后,应进行正、侧位X线检查证实,以诊断骨折和评估股骨、胫骨的移位。术后X线可用于评估复位后关节力线是否恢复。MRI在鉴定损伤结构、程度和部位上十分有用。在膝关节脱位和/或多发性创伤时使用CT血管造影术来确保血管无损伤。
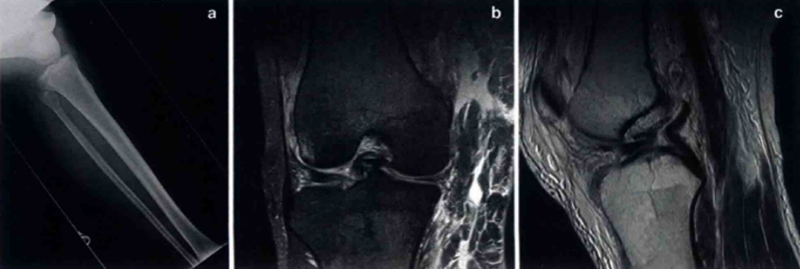
图 a.膝关节脱位X线片;b.膝关节脱位的MRI冠状位;c.矢状位MRI
对于有膝关节肿胀和多发性创伤的患者,必须评估其是否合并有多条韧带和血管损伤。评估膝关节脱位的方案包括记录最初的踝肱指数(ABIs)以及血管情况来评估所有的膝关节脱位。
二、分类
膝关节脱位提出了多种不同的分类方法并已使用多年。每种方法都有优缺点,基于位置、损伤的速度和解剖结构的分类方法是膝关节脱位最常见的分类方法。
Kennedy在1963年首次提出膝关节脱位的分类就是基于胫骨相对股骨的位置。他定义了5种脱位的类型:前、后、内、外和旋转脱位。旋转脱位可以进一步细分成4种:前内、前外、后内和后外脱位。但是,这种分类方式并不适用于所有的膝关节脱位,有一定的局限性。
膝关节脱位也可通过损伤时能量或暴力的大小进行分型,即基于受伤时是高能量还是低能量机制对损伤进行分型。高能量膝关节脱位包括摩托车机动车冲撞、工伤或高出坠伤。低能量损伤指体育运动中受伤、较轻的摔伤或肥胖患者。
解剖分型是在膝关节解剖结构以及损伤结构的基础上进行分型。包括前交叉韧带、后交叉韧带、内侧结构和后外侧结构。内侧结构包括内侧副韧带的深层和浅层、后内侧关节囊以及斜韧带。后外侧结构包括外侧副韧带、腘腓韧带、腘肌腱及后外侧关节囊。经全面地膝关节损伤评估后,将膝关节的创伤和韧带损伤根据5种可能发生的主要损伤进行解剖分类,按照罗马数字的级别进行分类。
Ⅰ型膝关节脱位为一条交叉韧带完整的脱位(包括前交叉韧带和后交叉韧带完整的损伤)。
Ⅱ型膝关节脱位为两条交叉韧带同时损伤,不伴有侧副韧带损伤。
Ⅲ型膝关节脱位是最常见的类型,涉及两条交叉韧带的损伤并伴有一条侧副韧带的损伤(M或L)。
Ⅳ型膝关节脱位为4条主要的膝关节韧带全部断裂。
Ⅴ型膝关节脱位(被Wascher和Schenck修改),V型膝关节脱位为膝关节脱位伴有关节周围骨折,也有学者将这一型称为骨折伴脱位。

图 膝关节脱位解剖分类
解剖学分类的最后部分是使用亚型来确定相关的神经血管损伤。亚型C表明有显著的动脉损伤并提示临床医生需行血管重建。亚型N表示周围神经损伤,胫神经损伤或者更常见的腓总神经损伤,可用于所有的神经缺陷(神经失用症、神经断裂、轴突断裂)。
三、适应证/禁忌证
膝关节脱位在选择手术方法和手术时机时,必须考虑到一些因素。患者的血管状态、软组织的完整性、闭合性颅脑损伤、术后康复的能力、神经状态和其他长骨骨折的治疗都将影响KD的治疗效果和治疗时机。在一些情况下,即使知道手术治疗的结果较好,外科医生也不得不对KD患者进行非手术治疗(永久或一段时间)。
四、手术治疗
患者取仰卧位,膝关节置于手术床末端,调节膝关节的屈曲程度。健侧在大腿、腓骨头、小腿和脚跟下方都需要衬垫,并可用绑腿带固定。安放足或小腿泵以在手术期间机械性预防深静脉血栓(DVT)。将侧挡固定在床上,以便术中外翻患肢。带有棉垫的止血带尽量接近大腿根部。带有显示器的关节镜系统和手术台放置在可以最大限度地提高手术效率并在手术中不影响C形臂成像的位置。手术在全身麻醉下进行,并联合术前股神经区域神经阻滞。
关节镜手术入路应考虑关节内所有的操作,同样手术开放部位的切口定位应使皮桥的间隔最大。为了节省开放手术止血带的使用时间,不使用止血带先进行关节镜检查。通常,清除干净关节内积血后,即使不用止血带,术野也是足够清附的。但是,当术野不够清晰时,需要使用止血带,并将其使用时间控制在2小时内。在早期进行修复的患者中,因为关节囊几乎没愈合,所以使用悬吊重力灌注。如果在伤后2~3周手术,通常膝关节囊已经愈合,使用流体泵系统进行关节镜辅助手术,灌注压力应保持在35mmHg以下。手术中,要注意监测潜在的囊外渗出和小腿间隔肿胀,在小腿明显肿胀的情况下,应停止使用关节镜,并应考虑切开重建或中止手术。
后交叉韧带(PCL)可用带骨栓的跟腱或股四头肌腱进行重建。这些移植物既可用经胫骨技术又可用Inlay技术。使用自体移植物或同种异体移植物重建ACL时,股骨端使用悬吊固定,胫骨端使用界面螺钉固定。对于MCL浅层和后内侧关节囊重叠的MCL重建应使用同种异体腘绳肌腱。最后,PLC应使用如“LaPrade”所述的同种异体跟腱的技术来解决。由于一些患者要求全部使用自体组织进行重建,外科医生可能需要在对侧膝关节以获取足够的移植组织。在这种情况下,可以使用腘绳肌腱、股四头肌腱和髌腱。根据需要处理半月板撕裂,特别注意可修复的撕裂,以便尽可能多地保留次要稳定结构。
为了最大限度地抑制关节液渗漏,应在进行角部重建之前进行关节镜手术。术中的关节镜部分包括半月板成形修复、交叉韧带清创及隧道钻取,以及可能的所有关于软骨方面的操作。韧带重建的顺序很复杂,并且交叉韧带移植物需要穿过骨隧道并在一端固定。然而,韧带的固定和拉伸是按一定顺序进行的。当KDV时,通常首选的移植物固定顺序是PCL、MCL、PLC和ACL,并根据需要进行调整。
当其他关节镜手术完成,可进行关节内交叉韧带重建的操作。清理髁间窝内容物,使交叉韧带的股骨足印区完全可见。在股骨上标记肌腱的股骨位置。然后准备好PCL的胫骨隧道,通过辅助的后内侧入路放置导针。建立后内侧(PM)入路以避免大切口,否则会因为套管周围的关节囊密封性差,可能发生软组织肿胀。必须仔细钻取PCL的胫骨隧道,如果钻头不在最佳位置,则采用术中X线监视下进行。首先对隧道进行细致可控的钻孔,以使这个关键部位的术野更清晰。在内镜下使用钻头引导针创建PCL股骨隧道,然后使用适当直径的钻头钻孔。两个PCL隧道会形成很少量的液体外渗,通常不影响术野。通过前内侧辅助入路在ACL解剖足印区钻取股骨隧道,钻取完ACL胫骨隧道后将移植物穿过并固定在股骨侧。
最终移植物的固定方法是通过重建韧带的有效移动解剖复位以逐步恢复膝关节的稳定性。无论是利用界面螺钉还是悬吊固定,股骨端交叉韧带的固定在关节镜部分都相对简单。PCL在膝关节屈曲90°时拉紧,从而将膝关节保持在解剖中心位置,以使胫骨不向前半脱位。然后外旋髋关节,暴露关节内侧,完成内侧副韧带(MCL)重建。继而,将腿放在手术床的边缘,以暴露膝关节外侧,解剖和保护腓总神经。然后钻取后外侧角(PLC)骨隧道,完成移植物的植入和固定。考虑到潜在的隧道融合和ACL于股骨固定处的破坏,在PLC重建完成后,ACL移植物的胫骨侧应具有张力。该步骤需要评估ACL股骨侧的完整性。一旦所有的移植物植入并固定,术中应拍X线片,常规关闭切口,无菌敷料加压包扎后支具固定。
五、术后管理
术后24小时内每4小时需要评估足背动脉搏动、足部微循环和远端感觉运动功能。有任何问题都提示应该重复ABI测量。预防静脉血栓栓塞,住院期间使用机械预防,并在术后24小时开始药物预防。通常是使用低分子量肝素3周,接着用肠溶阿司匹林3周。术后康复需注意保护软组织和移植物的同时预防远期关节僵硬(预示着较差的结果)。研究显示,关节活动度(ROM)受限较轻且关节松弛度没有显著增加时允许早期锻炼关节活动度(ROM)。目前的方案是在离开手术室之前将膝关节伸膝位长腿铰链支具固定。随后立即进行股四头肌等长收缩和支具保护下辅助直腿抬高。术后6周患肢不负重(NWB)使用支具保持伸膝位固定,修复侧副韧带。一旦拆除缝线,就开始慢慢运动,目运动范围逐渐增大。强调完全伸膝,而不是过度伸膝。术后6周内,应在侧卧或俯卧位进行屈曲超过30°的运动,以减少后交叉韧带(PCL)穿过隧道的剪切力。新型的抗剪切装置,如 PCL Jack Brace(Albrecht Germany)在允许锻炼关节活动度(ROM)时,可以帮助抵抗向后方的重力。术后7周开始拄拐且逐渐负重(WB),支具角度渐渐从0°到90°。一旦达到105°屈曲,便开始使用健身车。术后9~10周脱拐使用铰链支具。术后4个月内,进行腘绳肌对抗运动和限制超过屈曲70°的闭链练习。患者功能要得到最大改善并回到体育锻炼中需要9~12个月。
六、并发症
(1)神经血管损伤是膝关节脱位及其治疗中最难处理的问题。需要快速地识别,若存在局部缺血,则需逆向隐静脉移植立即进行血运重建。通过外固定,增加关节的稳定性是协助创伤小组进行血运重建的重要组成部分。(2)在神经系统并发症中,腓神经损伤非常严重,明显影响功能恢复。(3)韧带重建失败是多韧带重建不成功的并发症,可能是由于漏诊角部或交叉韧带,重建后固定不牢或移植物导致的失败。术前活动范围,避免对感染的膝关节进行手术,以及术前和术后有专业的物理治疗师参与都非常重要。(4)感染是最难治的并发症,因为它使已经很困难的临床问题更加复杂。快速诊断并用手术冲洗液和静脉注射抗生素积极治疗,可挽救移植物并避免翻修重建。外固定后韧带重建会增加感染的风险,所以必须仔细判断外固定器摘除后膝关节手术的时机。
总之,避免并发症一直是外科医生的目标,当出现并发症时需要进行积极处理。首先需仔细检查血管,注意是否有神经的异常,警惕深静脉血栓,在手术之前解决活动范围和炎症的问题,伤口管理/感染管理,以及对膝关节脱位患者的关节纤维化应迅速采取积极治疗。
七、要点和注意事项
1、要点
根据患者的情况,KD治疗必须个性化。多创伤、闭合性颅脑损伤、血管损伤和软组织状况在任何治疗中都必须考虑到。
KD应根据撕裂状况进行解剖学分类。
韧带损伤时,手术治疗比非手术治疗更容易成功且可靠性更高。
在有危及肢体的损害情况下,通常需要使用外固定器进行保守治疗。
重建比修复更受欢迎,但外科医生的经验和偏好往往决定了治疗方法。未联合重建交叉韧带的副韧带修复的失败率为40%。
进行修复时,外科医生应该同时考虑进行交叉韧带的重建。
2、注意事项
多创伤患者的膝关节肿胀应高度怀疑自发复位的膝关节脱位及相关血管损伤。
当使用外固定器固定时,为避免半脱位,关键是每周拍摄X线片。
在膝关节脱位中使用关节镜时,出现软组织肿胀是停止关节镜的信号,此时要么延期手术,要么改行开放手术。
在角部重建的同时进行双交叉韧带重建时,外科医生必须注意隧道融合,以免损坏移植物。
膝关节僵硬通常比膝关节松弛或不稳更糟。
参考文献:
膝关节多发韧带损伤(第2版)
膝关节重建外科学(第4版)


 京公网安备11010502051256号
京公网安备11010502051256号