膝关节单髁置换术失败原因及翻修
2023-05-26 文章来源:骨科在线 作者:骨科在线 点击量:4123 我要说
膝关节单髁置换术失败原因及翻修
膝关节单髁置换术(UKA)最早出现在20世纪60年代,是治疗膝关节单间室骨关节炎的有效手段。相对于人工全膝关节置换术(TKA),UKA具有微创、康复快等优势,患者术后膝关节运动学更加接近于生理状态,也是保膝手术的重要组成部分。近年来随着治疗理念更新、假体设计与材料的改进,UKA临床应用也逐年增加,使得越来越多患者临床获益。研究表明UKA假体5年生存率可达95%,10年达93%,15年为89%,但长期随访研究提示与TKA相比,其翻修率仍然偏高,达4.76%~18.75%。
一、UKA失败原因
1、适应证选择
1989年,Kozinn和Scott提出UKA适应证为:①年龄>60岁;②体质量<82kg;③可纠正的内翻或外翻畸形且<15°;④屈曲挛缩<5°;⑤术前膝关节活动范围>90°;⑥内侧间室无软骨钙质沉积;⑦髌股关节、交叉韧带完好。随着理念与技术的发展,年龄超过60岁、前交叉韧带(ACL)功能不全、身体质量指数(BMI)过大等不再作为绝对禁忌证。但据多项临床研究表明,扩大适应证仍然存在一定失败风险,需要进一步深入研究。
有研究显示,肥胖虽不应被列为禁忌证,但BMI≥30kg/m2的患者术后并发症较多,翻修率增高且膝关节评分较差,建议BMI<30kg/m2为佳。有研究报道,ACL功能不全患者行UKA的早期失败率及翻修率较高。
2、手术技术因素
国内外多位学者研究显示,UKA年手术量高的医生翻修率及并发症发生率接近TKA,术者经验不足容易造成后倾角过大或过小、下肢力线内翻过度或不足等情况,是导致UKA术后翻修的重要原因之一。但近年来逐渐兴起的数字骨科技术如人工智能、虚拟现实模拟手术、计算机导航、机器人辅助、3D打印等,可以提供更完备的术前规划,提高手术精准性,有利于改善患者预后。
3、其他因素
其他原因包括无菌性松动、对侧间室关节炎进展、不明原因疼痛、感染、活动衬垫脱位、假体周围骨折等。其中,无菌性松动和对侧间室骨关节炎进展为主要因素,两者约占翻修患者总数一半以上。UKA术后不同时期的翻修原因也不尽相同,6个月内以感染及衬垫脱位较常见,2~5年为骨关节炎进展、无菌性松动及疼痛,10年后则主要为骨关节炎进展。
(1)无菌性松动
根据统计显示,无菌性松动是导致UKA翻修的常见原因之一,约占36%。若出现假体对位不良、畸形矫正不足、ACL损伤、胫骨后倾角过大时,容易造成内、外侧关节间室应力改变,过早诱发假体下沉、松动。提高术者手术技术、选择正确适应证的患者,同时使用活动平台假体、生物型假体及机器人辅助,可有效降低患者术后出现无菌性松动的风险。
(2)骨关节炎进展
骨关节炎进展是导致UKA中晚期翻修的重要原因,约占20%。在严格把控适应证和良好手术技术情况下,UKA术后骨关节炎进展发生率较低,若术中过度矫正膝关节内翻,导致外侧间室受力过多,会加速其进展。此外,即使是下肢力线正常患者也会发生对侧骨关节炎进展,由于其无法预测,所以通常术者需使下肢力线轻度内翻以减少其发生的可能性,术中可通过减少内侧平台截骨或缩减衬垫厚度来保证轻度内翻。有学者认为由于UKA缺乏完整的术前规划,导致手术不够精确也是失败原因之一,提出可以利用计算机辅助测量患膝半月板、软骨、软骨下骨厚度以及内、外翻角度,对患膝软骨厚度缺失、骨赘增生程度等进行精确分析,并以此规划手术,预测对侧间室骨关节炎进展的发生,从而避免由此引起的翻修。
(3)不明原因疼痛
不明原因疼痛在UKA翻修中约占11%。其原因可能是假体位置植入不当、骨水泥残留、存在游离体等。当假体对位对线不佳时,膝关节局部应力将发生改变,即使对合良好,内侧胫骨平台所受应力也是正常情况下的1.5倍。有学者通过三维重建方式分析得出,患者疼痛部位与胫骨平台高应力区域相符合,并且疼痛的发生与假体植入位置及患者步态有关,通常可通过增加手术精准性及减少高强度运动来避免。
(4)假体周围感染
假体周围感染也是UKA翻修原因之一,约占5%。最常见的细菌是甲氧西林敏感金黄色葡萄球菌,其次是凝固酶阴性葡萄球菌。其感染的危险因素包括男性、BMI较大、吸烟、糖尿病、肝功能障碍、肾功能障碍、恶性肿瘤等。提示除规范无菌操作外,对患者进行风险评估与适当的术前指导宣教有助于减少感染发生。
(5)衬垫脱位
衬垫脱位是活动平台UKA术后特有现象,尤其在术后早期出现,占翻修总数的2%~4%。衬垫脱位主要由假体对位不良、关节间隙不平衡等手术技术因素引起,且在亚洲人中较为常见,可能与日常生活中蹲、跪等姿势较多有关。也有研究显示,若术后胫骨平台后倾角>7°,会导致屈曲间隙过大进而造成衬垫脱位风险增高,建议尽可能避免过大的后倾。一方面,将探针结合髓外定位杆并将前内侧胫骨平台作为直接参照进行截骨,可以大大提高后倾设置的精准性,减少因技术原因导致的衬垫脱位;另一方面,增加术者手术量,避免患者膝部创伤,及减少高膝关节屈曲等也可有效避免其发生。
(6)胫骨平台骨折
UKA假体周围骨折较为罕见,主要出现在胫骨平台应力集中区域。术后胫股角过大、胫骨假体内翻角度过大可引起胫骨平台应力性骨折。严重骨质疏松症患者更容易出现胫骨平台骨折,应作为UKA的相对禁忌证;另外,提高手术技术如避免胫骨后方皮质损伤及减少胫骨平台钻孔等,有助于避免此类情况发生。
二、翻修手术进展
根据UKA失败的类型和严重程度,翻修可以分为聚乙烯衬垫更换、采用UKA翻修或采用TKA翻修。翻修手术面临的主要困难是骨缺损处理与膝关节重建。UKA失败后骨丢失原因可能为聚乙烯磨损导致的骨溶解、假体周围感染、假体下沉松动、假体周围骨折等,而初次术后保留的骨量越多,翻修就越容易,轻度骨量不足可使用自体颗粒骨或骨水泥进行填充,而严重的骨缺损则需要其他重建方案。
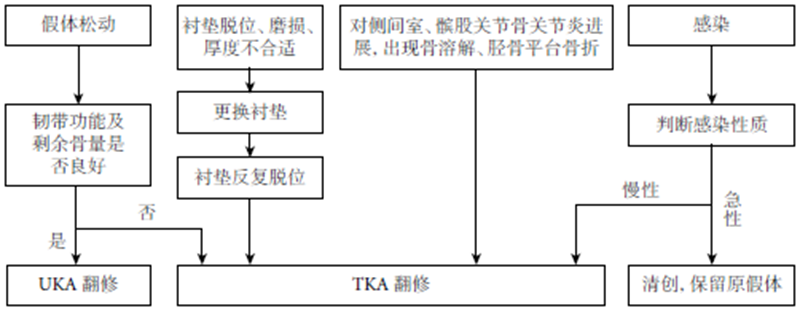
图1 翻修原因及应对方案
据研究显示,活动平台假体与固定平台假体在翻修率、膝关节功能方面并无明显差别,衬垫脱位是活动平台假体早期常见翻修原因,而假体松动则常出现在固定平台假体后期翻修。翻修手术前应进行完备的术前计划,包括评估与方案制定,近年来数字骨科技术的出现可以使手术总体流程更加便利。
1、衬垫更换
当仅存在衬垫脱位、磨损或厚度不合适,而股骨、胫骨端假体稳定且无严重骨溶解时,可仅更换衬垫。衬垫更换后,部分患者会出现再脱位,有学者分析导致衬垫脱位的原因可能为假体对位不良导致衬垫旋转、膝关节间隙不平衡、凸轮撞击、内侧副韧带功能不全、衬垫厚度不合适等。若更换衬垫可以消除导致脱位的因素,如磨损、厚度不当等问题,则可仅更换衬垫,否则应行TKA翻修。
2、UKA翻修
当仅存在假体松动,而侧副韧带和ACL功能完好、骨量剩余充足、对侧间室无骨关节炎进展时,可采用UKA翻修。与TKA翻修相比,采用UKA翻修后患者关节功能评分、生活质量、并发症和生存率更令人满意,但假体生存率及再翻修率仍需关注,需要严格选择手术适应证。
3、TKA翻修
采用TKA翻修是最常用的治疗方案,常用于活动平台假体衬垫反复脱位、ACL功能较差、外翻畸形矫正过度、对侧间室或髌股关节骨关节炎进展以及假体松动造成的严重骨溶解等。如继发胫骨平台骨折严重移位或发生骨不连,以及胫骨假体严重松动,也需要TKA翻修。骨缺损重建是翻修手术的最大问题,通常可以用骨移植、金属垫块、骨水泥加强来解决。
有学者研究表示,采用TKA翻修UKA的患者与初次TKA患者在临床效果及患者满意度方面相差不大,再次手术风险无显著差异。两者早期效果、感染率、关节活动度、关节功能无明显区别,二次翻修率及远期假体存活率相差不大。
但也有学者持不同意见,认为采用TKA翻修后的二次翻修率较高,且远期假体存活率较低。有研究显示,采用TKA翻修后的再翻修风险是初次TKA的3倍,其中导致再翻修的主要原因为不明原因疼痛和假体不稳定。
综上,采用UKA翻修UKA与TKA翻修UKA相比,在假体生存率及再翻修率上不具有优势;TKA翻修虽然能够获得较好的稳定性与功能改善,但其临床评分、假体生存率均低于初次TKA。因此,应从根本上认识其不足,并加以深入研究,不断改进。
UKA作为保膝治疗的重要组成部分,体现了关节外科发展的微创化、精准化和个性化要求。导致手术失败的原因是多元的,其中很多因素是可控的。翻修手术难度相对较低,但翻修术后患者的功能与满意度评价仍低于初次TKA,这要求我们应当更加谨慎地对待UKA。良好的适应证选择、规范的手术技术是保证手术效果的基石。假体材料的不断更新以及生物型假体的出现,能够将假体原因导致的手术失败率逐步降低;同时,数字骨科技术的不断发展, 3D打印个体化定制的应用可以有效提高假体生存率,降低翻修率。
参考文献:郭蜀新,管士坤,刘宁.膝关节单髁置换术失败原因及翻修研究进展.中国修复重建外科杂志.2023,37(02):221-227


 京公网安备11010502051256号
京公网安备11010502051256号